Дієта при панкреатиті і гастриті: харчування і меню на тиждень, що можна і не можна
Дієта при панкреатиті та гастриті необхідна при подібних патологіях, оскільки вона здатна розвантажити органи травлення і призупинити розвиток запальних процесів. При загостренні панкреатиту, гастриту лікарі радять повну відмову від їжі протягом деякого часу, а потім призначають лікувальну дієту.
Особливості харчування при гастриті та панкреатиті
При панкреатиті та гастриті призначають дієту, яка враховує особливості цих захворювань. Перш за все, при запаленні підшлункової залози та шлунка потрібно виключити шкідливі продукти. Це основний момент при будь-якій дієті.
Між собою дієти при панкреатиті та гастриті з підвищеною кислотністю мають багато спільного. В першу чергу, потрібно виключити кислі та переброділі продукти, наприклад, деякі кисломолочні страви, фрукти та свіжі овочі, квашені продукти.
У цей період потрібно щодня включати в раціон незбиране молоко і молочні каші. Лікувальна дієта при гастриті зі зниженою кислотністю повинна мати більш щадний режим для підшлункової залози, але в той же час стимулювати шлунок, його слизову оболонку для підвищення секреції.
В такому випадку молоко потрібно замінити на кисломолочні продукти, а каші слід варити на воді.
Попередження! При панкреатиті та гастриті заборонено вживання алкогольних напоїв, міцного чаю та кави, газованої води, свіжого хліба, овочів і фруктів.
Дієта є основою терапії панкреатиту та гастриту. З раціону виключають ряд продуктів, щоб зменшити навантаження на запалені органи. Як правило, панкреатит виникає після зловживання гострою, смаженою, жирною їжею та алкоголем.
Захворювання часто супроводжується гастритом. В результаті цього порушується вироблення соляної кислоти, яка впливає на всі основні процеси в травному тракті.
Таким чином, особливості раціону при панкреатиті та гастриті наступні:
- харчування має бути обов’язково дробовим, не менше 5 разів на день;
- страви слід вживати невеликими порціями;
- не брати їжу за кілька годин до сну;
- їжа повинна бути теплою;
- не слід запивати їжу рідиною;
- потрібно виробити режим харчування та дотримуватися його тривалий час;
- за допомогою лікаря необхідно підготувати приблизні варіанти харчування на тиждень, суворо дотримуватися його;
- їжу потрібно ретельно пережовувати;
- не можна їсти всухом’ятку і на бігу.
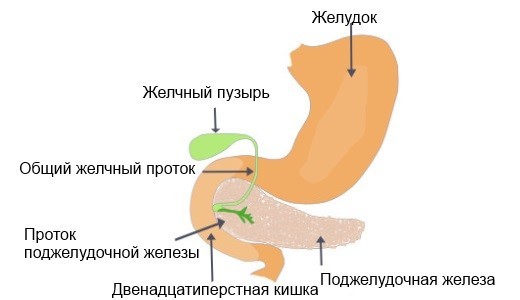
 Будова травної системи
Будова травної системи
Подібним правилам можна дотримуватися не тільки пацієнтам гастроентеролога, а й тим, хто намагається дотримуватися норм здорового харчування. Дієта при панкреатиті та гострому гастриті повинна бути різноманітною.
Всі страви потрібно варити або готувати на пару. Слід віддати перевагу рецептам з тих продуктів, які дозволені до вживання.
Приготовлені страви повинні бути щадними, інгредієнти можна подрібнювати за допомогою блендера, щоб не дратувати слизову оболонку.
Часто на додаток до дієтичного харчування при гастриті та панкреатиті лікар призначає відвари трав, оскільки вони непогано зарекомендували себе. Склади знімають запалення слизових оболонок, мають загоюючим ефектом.
Їх застосовують у вигляді чаю та відварів. Іноді в їх склад входять додаткові речовини, які надають спазмолітичну та жовчогінну дію. До таких трав відносять звіробій, шипшина, подорожник, деревій.
Крім дієти при панкреатиті та гастриті лікар призначає лікарські засоби з ферментами в складі. Вони допомагають заповнити дефіцит корисних речовин, відновлюють роботу підшлункової залози та шлунка і призводять всі травні процеси в норму.
Меню дієти при гастриті та панкреатиті
Такі захворювання як панкреатит та гастрит мають ряд схожих симптомів – нудота, блювота, важкість у шлунку, розлад травлення, відсутність апетиту. Після обстеження, встановлення точного діагнозу, вибору терапії, пацієнту призначають дієту №5. Вона є досить суворою, але задовольняє потребам запалених органів – підшлункової залози та шлунка.
Харчування при загостренні гастриту та панкреатиту має бути продуманим. Гостра фаза захворювань супроводжується сильними болями в спині та епігастральній ділянці. У хворого виникає страх перед вживанням їжі, часто буває нудота та блювота.
При лікуванні будь-яких патологій з боку шлунково-кишкового тракту дієта є основним терапевтичним заходом.
Саме тому дієта №5 має на увазі не тільки перелік дозволених і заборонених продуктів харчування, а й способи приготування їжі, кількість прийомів їжі, норму добового споживання.
 Лікувальне харчування при панкреатиті та гастриті
Лікувальне харчування при панкреатиті та гастриті
Основні рекомендації дієти №5:
- дозволені страви печені, тушковані, варені та на пару;
- за один прийом потрібно з’їдати не більше 200-250 г їжі;
- заборонено вживати надто холодну і гарячу їжу;
- інтервал у прийомах їжі повинен становити кілька годин;
- макаронні вироби слід готувати тільки на воді;
- неприпустимо використовувати в стравах заправки та приправи;
- супи слід готувати виключно на воді;
- перші страви повинні бути протертими або у вигляді супу-пюре;
- каші варити напіврідкими;
- з риби можна робити парові котлети або готувати її тільки на пару;
- з м’яса птиці потрібно готувати парові котлети, суфле, запіканки;
- молочні продукти повинні бути знежиреними;
- овочі також слід готувати на пару, є невеликими порціями;
- заборонені фрукти в сирому вигляді, з них краще робити желе, муси, киселі;
- з напоїв дозволено готувати відвари, компоти, киселі;
- з солодощів невеликими кількостями можна вживати варення, зефір, пастилу.
Увага! Пацієнтам з хронічним перебігом панкреатиту та гастриту в стадії ремісії призначають дієту №5Б. Вона відрізняється зниженим вмістом жирів – до 70-80 г на день.
Таким чином, терапія панкреатиту та гастриту за допомогою дієти має на увазі певні продукти. Обмеження вживання заборонених страв піде на користь при багатьох інших захворюваннях шлунково-кишкового тракту. Допомогти в організації правильного харчування може пароварка, блендер. При подібному режимі харчування можна не побоюватися загострення гастриту і панкреатиту.
Що можна на дієті при гастриті та панкреатиті
Пацієнтам із загостренням гастриту та панкреатиту необхідно постійно дотримуватися дієти, стежити за харчуванням, складом страв, кратністю прийомів їжі. При цьому важливо вживати дозволені продукти харчування виключно в правильній обробці. Цих же рекомендацій варто дотримуватися і абсолютно здоровим людям.
 Продукти харчування при захворюваннях шлунково-кишкового тракту
Продукти харчування при захворюваннях шлунково-кишкового тракту
Гастроентерологи рекомендують використовувати для дієти такі продукти харчування при загостренні захворювань:
- м’ясо та рибу нежирних сортів, курку, кролика, індичку, в відварному вигляді або на пару;
- перші страви без наваристого бульйону, можна додавати крупи і вермішель;
- хліб цільнозерновий вчорашній, галети;
- соняшникова та вершкове масло в невеликих обсягах;
- з круп можна гречку, вівсянку, ячку дроблену, манку, рис;
- запечені овочі – помідори, картопля, гарбуз, цвітна капуста, кабачки, морква;
- яйця варені або у вигляді омлету;
- молочні продукти з маленьким відсотком жирності;
- дозволені солодкі зрілі фрукти;
- мед, варення, пастила в невеликих кількостях.
Важливо! В ході діагностичних досліджень слід уточнити кислотність. Виходячи з цього, можуть помінятися деякі нюанси дієти.
Що не можна на дієті при гастриті та панкреатиті
Варто згадати заборонені до вживання продукти при загостренні гастриту та панкреатиту. До них відносять всі жирні, солоні, смажені страви, всі види грибів, насіння та горіхи. Слід утриматися від вживання капусти, щавлю, шпинату, редьки, редиски, бобових. Під забороною кава, чай, алкоголь, спеції та приправи, а також копчені продукти, маринади та консервація.
Приблизний план харчування при гастриті та панкреатиті на тиждень
Оскільки при гострій формі панкреатиту і гастриту спостерігається сильний больовий синдром, основна мета дієти – зменшити вироблення шлункового і підшлункового соку. Цього можна досягти шляхом відмови від будь-якої їжі та постільного режиму. При цьому небажано, щоб пацієнт відчував навіть запах їжі. У цей період потрібно дотримуватися наступної схеми лікувальної дієти:
- голод;
- поступовий перехід до харчування;
- розширення дозволених продуктів;
- додавання обсягу їжі і збільшення калорійності.
 При гастриті і панкреатиті меню має багато спільного
При гастриті і панкреатиті меню має багато спільного
Тривалий час після загострення хвороби потрібно щадити органи від механічних і хімічних впливів на слизові оболонки. Перші дні голодної дієти дозволяється виключно питво: мінеральна вода, відвар шипшини, неміцний чай. Приймати їх потрібно невеликими порціями в теплому вигляді. Тривалість голодування встановлюється лікарем, виходячи зі стану пацієнта.
Після голодних днів потрібні часті прийоми їжі дуже маленькими порціями, починаючи з 50-100 г. Цей період триває до тижня. Раціон складається з відварених продуктів полужидкої консистенції, при цьому перевагу слід віддати вуглеводам.
Через 2-3 дні можна обережно вводити білкові продукти: сир, омлети на пару, каші на молоці, крем-суп з відвареного протертого м’яса, овочів, рибних і м’ясних суфле, парових котлет. Через кілька днів продукти можна подрібнювати.
При подібному режимі харчування їжа не викликає надмірної стимуляції органів.
Меню харчування при гастриті і панкреатиті може і повинно бути різноманітним. У такому випадку пацієнту буде легше дотримуватися правильного режиму харчування тривалий час.
понеділок:
- сніданок – напіврідка молочна каша, неміцний чай;
- другий сніданок – нежирний йогурт;
- обід – протертий молочний суп, котлета м’ясна на пару, рідкий кисіль з ягід;
- полуденок – кефір невеликої жирності, галети;
- вечеря – рагу з кабачка і відвареної телятини, узвар із сухофруктів.
вівторок:
- сніданок – рисова каша з сухофруктами;
- другий сніданок – печене яблуко;
- обід – суп-пюре з гарбуза, нежирна риба на пару або запечена, компот зі свіжих ягід;
- полуденок – молоко зниженої жирності;
- вечеря – тушковані тефтелі, відвар із плодів шипшини.
Середа:
- сніданок – сирники, приготовані на пару, компот зі свіжих дозволених до вживання ягід;
- другий сніданок – нежирний йогурт, галети;
- обід – суп-пюре з кабачків, котлета м’ясна на пару, зелений чай;
- полуденок – дозволений фрукт;
- вечеря – пюре з картоплі із запеченою курячою грудкою, молоко з низьким відсотком жирності.
 Печене яблуко з сиром
Печене яблуко з сиром
четвер:
- сніданок – омлет на пароварці, мінеральна вода;
- другий сніданок – кисле молоко нежирне;
- обід – морквяний суп-пюре, запіканка з курки, напій з какао;
- полуденок – фруктове желе;
- вечеря – вермішель, запечене м’ясо кролика.
п’ятниця:
- сніданок – манна каша рідка, неміцний чай, хліб з маслом;
- другий сніданок – овочевий салат, мінеральна вода;
- обід – вермішелевий суп, пудинг з курки, морс;
- полуденок – нежирний кефір;
- вечеря – запіканка з сиру, відвар з сухофруктів.
субота:
- сніданок – яйця некруто, чай;
- другий сніданок – кисіль з ягід, галети;
- обід – відварне м’ясо індички, пюре з кабачків, кефір;
- полуденок – печене яблуко;
- вечеря – відварна риба, морквяне пюре, несолодкий чай.
неділя:
- сніданок – рисова молочна каша, чай;
- другий сніданок – сир зі сметаною;
- обід – курячий суп-пюре з сухарями, котлета на пару, гречка, компот із сухофруктів;
- полуденок – напій з какао;
- вечеря – вівсяний кисіль, запечений кабачок, відварна яловичина.
Важливо! Меню є зразковим, його можна доповнювати іншими дозволеними продуктами.
Висновок
Дієта при панкреатиті і гастриті – один з основних терапевтичних способів налагодити травлення в підшлунковій залозі і шлунку. Без дотримання дієти буде складно зупинити патологічні процеси в запаленій слизовій оболонці.
Дані захворювання виникають з різних причин, найпоширеніша з них – постійні похибки в харчуванні. Тому для підтримки здоров’я органів травлення потрібне регулярне правильне харчування.
Лікувальна дієта повинна бути підкріплена грамотною схемою терапії і прийомом препаратів, які містять ферменти.
Дієта при панкреатиті, що можна і не можна їсти
Безумовно, при наявності панкреатиту, особливої дієти слід дотримуватися завжди. Але, по правді кажучи, мало кому це вдається, адже всі живі люди, іноді пацієнти дозволяють собі порушувати правила раціону. Найголовніше — дотримуватися правильності і режиму харчування протягом перших місяців, щоб підшлункова залоза зміцніла і увійшла в звичний режим роботи.

Що можна їсти при панкреатиті:
- Нежирне м’ясо (кролик, курка, телятина) у відварному або рубаному вигляді – котлети, тефтелі, фрикадельки, м’ясне суфле.
- Нежирна риба (судак, минтай, тріска, щука), приготована на пару в чистому вигляді або у вигляді парових котлет.
- Крупи, приготовані на воді або на молоці з водою в пропорції 1:1 (гречка, манка, вівсянка, рис), від інших каш краще утриматися або готувати їх вкрай рідко.
- Макарони твердих сортів, можна 1-2 рази в тиждень з додаванням рослинної олії, краще оливкової.
- Ряжанка, сир, кефір, кисле молоко з низьким відсотком жирності, але не знежирені. Також можна ліниві вареники, сирники або запіканки.
 Якісний твердий сир, з жирністю до 50%, в розмірі 30-40 грам в день.
Якісний твердий сир, з жирністю до 50%, в розмірі 30-40 грам в день.- Яйця один раз на 7-10 днів, у вигляді омлету або приготовані всмятку.
- Овочі у вигляді пюре, супів, запіканок: картопля, кабачки, буряк, цвітна капуста, гарбуз, морква, зелений горошок, огірки; помідори і білокачанна капуста в обмеженій кількості.
- Фрукти у вигляді пюре, киселів, компотів: полуниця, авокадо, абрикоси, солодкі яблука, ананас; кавун і диня в мінімальній кількості.
- Білий, підсушений хліб; сухе галетне печиво.
- Солодощі, десерти: желе власного приготування (не магазинне в пакетиках), зефір без шоколаду по половинці раз на 2-3 дні.
- Вода без газу, відвар шипшини, несолодкий і неміцний чай.
Що не можна їсти при панкреатиті:
- Жирне м’ясо: баранина, гусак, свинина, качка, особливо у смаженому вигляді (шашлик, котлети тощо), консерви, ковбаси, тушонка, наваристі бульйони.
- Жирна риба: осетер, скумбрія, лосось, оселедець, сом, копчена риба, ікра, рибні консерви.
- Жирний сир, глазуровані сирки, солодкі сирки, гострі або копчені сорти сиру.
- Яйця зварені круто, яєчня.
- Овочі: редька, сира цибуля, часник, редиска, квасоля, боби, солодкий перець, щавель, шпинат, салат. Гриби заборонено вживати в будь-якому вигляді.
- Фрукти: цитрусові, ягоди, що містять велику кількість кислоти, такі як журавлина, брусниця, а також солодкі і важкі для перетравлення – інжир, виноград, банани, фініки.
- Солодощі: шоколад, булочки, морозиво, будь-які горіхи, кокосове молоко.
- Напої: кава, міцний чай, газована вода, квас.
Категорично забороняється вживання будь-якого алкоголю, адже навіть найменший його прийом може стати причиною рецидиву та загострення підшлункової залози.
Меню при панкреатиті
Кожен знайомий з висловом «Кращі друзі печінки, шлунка, підшлункової – ХОЛОД, ГОЛОД і СПОКІЙ», тому важливо вставати з-за столу з легким відчуттям голоду, їсти порцію, що може поміститися в долоньку, і зберігати емоційний спокій. Тоді перебіг захворювання пройде легше, і одужання буде швидшим.
Дієта при панкреатиті не така жахлива, як ми її уявляємо. Вона може бути досить різноманітною, смачною і, що найважливіше, корисною та безпечною. Пропонуємо ознайомитися з нею.
Зразкове меню на кожен день
Перший день
- Сніданок: омлет на пару з одного яйця, неміцний чай з хлібом;
- Перекус: 2-3 штуки галетного печива з сиром;
- Обід: 150 грам гречаної каші (в готовому вигляді), кабачок, відварений або запечений без спецій і масла, 100-150 грам сиру з жирністю до 9%;
- Перекус: терте солодке яблуко або запечене в духовці;
- Вечеря: вівсянка на воді 150-200 грам, салат з тертого буряка (можна з додаванням відвареної моркви).
Другий день
- Сніданок: 200 грам сиру з чаєм або компотом;
- Перекус: салат з відвареного зеленого горошку і моркви, заправлений декількома краплями рослинного масла;
- Обід: 200 г відвареної яловичини з тушкованим у власному соку без масла помідором, 1-2 шматочки хліба, 150 грам вівсяної каші на воді;
- Перекус: 250 мл киселю з дозволених ягід/фруктів з мінімальною кількістю цукру;
- Вечеря: овочевий суп без м’яса 300-400 грам, стакан нежирного йогурту або ряжанки без барвників і підсолоджувачів.
Третій день
- Сніданок: 150 грам рисової каші на молоці, 2 сухарика;
- Перекус: одне запечене яблуко з сиром;
- Обід: 300 мл супу на курячому бульйоні з м’ясом, шматочок хліба, запечений або відварений овоч;
- Перекус: 2 штуки кураги/кисіль або йогурт (150-200 мл);
- Вечеря: морквяне пюре в обсязі 150 грам, одна середня котлета на пару.
Четвертий день
- Сніданок: порція сирної запіканки або 2 сирники без яєць та масла, чай або відвар шипшини з цукром;
- Перекус: 30 грам твердого сиру;
- Обід: суп на м’ясному бульйоні з вівсяними пластівцями або вермішеллю, шматочок хліба, котлета або порція м’яса на пару;
- Перекус: фруктове желе 150-200 грам;
- Вечеря: 150 грам картопляного пюре без масла, 200 грам риби, приготованої на пару, 1-2 суцвіття відвареної цвітної капусти.
П’ятий день
- Сніданок: котлета на пару, 150 грам тертої відвареної буряка, чай;
- Перекус: стакан води без газу, 2 сухаря або галетного печива;
- Обід: овочевий бульйон, гречана каша 100 грам, 100 грам відвареного курячого філе, хліб;
- Перекус: стакан натурального йогурту;
- Вечеря: макарони твердих сортів 200 грам, така ж кількість салату з відвареного горошку, буряка, моркви, заправленого декількома краплями оливкової олії, половинка зефіру.
Шостий день
- Сніданок: запечена гарбуз з половиною чайної ложки меду, склянка кефіру, хліб;
- Перекус: 100 грам сиру;
- Обід: суфле з рису і курячого м’яса, запечене в духовці, порція повинна бути не більше 300 грам, паровий кабачок, відвар шипшини.
- Перекус: запечена груша або яблуко/кисіль з фруктів;
- Вечеря: вівсяна каша на воді 200 грам, 100 грам відвареної телятини, чай з ложкою молока, 1 курага.
Сьомий день
- Сніданок: манна каша на молоці – 200 мл, солодкий компот з хлібом;
- Перекус: яблучне пюре/сирна запіканка – 100 грам;
- Обід: овочеве пюре 200 грам, 1-2 рибних парових котлети, склянка йогурту;
- Перекус: желе або кисіль з ягід, фруктів – один стакан;
- Вечеря: курячий бульйон з картоплею та морквою – 250-300 мл, шматочок хліба, 1 відварена буряк, неміцний чай.
Також овочі і м’ясо можна тушкувати у власному соку без додавання масла. Вживати такі страви рекомендується не раніше ніж через 1,5 місяця після періоду загострення підшлункової залози. За погодженням з лікарем можна вводити нові продукти і розширювати раціон іншими цікавими стравами.
Дотримуйтеся раціонального харчування з повноцінним поєднанням білків і вуглеводів. Не переїдайте і пийте достатню кількість чистої, негазованої води. Такі прості правила харчування допоможуть підтримувати функції підшлункової залози, дозволять захворюванню не прогресувати далі і слугуватимуть хорошою профілактикою та корисною звичкою для інших членів сім’ї.
При такому захворюванні рекомендують вживання клітковини у великих кількостях для попередження виникнення запору. Крупи варять на воді, оскільки пити молоко не можна. При підвищеній кислотності з раціону прибирають кисломолочну продукцію, але дозволяється вживати молоко.
На цьому різниця в стравах для людей з панкреатитом при різній кислотності шлунка закінчується.

Особливості раціону при розвитку захворювань
Мета дієти при загостренні гастриту і панкреатиту – знизити навантаження на органи шлунково-кишкового тракту, дозволити їм відновити функціональність. Під час перших двох діб проходження дієті в загострений період лікарі радять пити тільки воду для розвантаження організму. При хронічній патології відзначається уповільнене перебіг. У подібній ситуації потрібно серйозно переглянути меню і дотримуватися дієти.
При зниженому виробленні кислоти молоко замінюють кефіром для стабілізації шлункових функцій. Інших відмінностей в дієтхарчуванні немає. Раціон при панкреатиті має на увазі споживання підвищеного обсягу білкової їжі. Після перенесеного гастриту на запаленій шлунковій слизовій можливий розвиток виразкової патології. Тому призначають дієту при панкреатиті і гастриті одночасно.
Ускладнення при недотриманні раціону
Стіл номер 5 при патологіях травної системи – неодмінна умова для нормалізації здоров’я хворого. Завдяки збалансованому харчуванню дозволеними продуктами нормалізується метаболізм, послаблюється запальний процес в шлунково-кишковому тракті. При недотриманні лікарських рекомендацій посилюється симптоматика, розвиваються ускладнення або онкологічні захворювання.
Як вилікувати панкреатит травами і ліками
Заборонені продукти
Харчуватися при запальному процесі на слизових системи травлення слід правильно. Коли починається загострення патології, дієту посилюють. Однак частина вимог дотримуються незалежно від стадії хвороби. Ці правила однакові для дорослого і дитини.
При одночасному протіканні панкреатиту і гастриту відмовляються від вживання:
- житніх сортів хліба, млинців, пончиків, вергунів – це все смажені страви;
- супів з насиченим бульйоном з м’яса, риби або грибів, окрошки, розсольнику;
- бобових (гороху, сої, квасолі);
- кукурудзи, перловки;
- цільного молока з високою жирністю, гострих сирів;
- яєць в будь-якому вигляді, крім білкового омлету;
- визначених овочів (цибулі, часнику, білокачанної капусти, редиски, редьки, грибів, огірків, шпинату і щавлю);
- фруктів, ягід;
- ласощів – халви, шоколадок, морозива;
- будь-яких спиртних напоїв, міцного чаю, кави, какао, соку.
Мета дієтхарчування при розладі функцій шлунка і підшлункової залози – мінімізація навантаження на пошкоджені системи, усунення джерел роздратування слизових.
Це сприяє зменшенню клінічних проявів, а також попередження залучення в болісний процес жовчного міхура і кишечника.
Дозволені продукти
Харчування при проблемах з травною системою має на увазі вживання:
- вчорашніх хлібобулочних виробів, сухарів;
- нежирного м’яса, риби;
- бульйону і пюре з овочів;
- кисломолочної продукції;
- омлету з яєчних білків;
- гречки, вівсянки, рису, манки;
- печених фруктів;
- овочів – гарбуза, томатів, кабачків;
- вершкового або соняшникової олії;
- меду, галет.
Мінімальна поживна цінність страв за день – 2500 ккал. При яскраво вираженому бродінні в організмі зменшують кількість споживаних вуглеводів. Підвищення калорійності страв дозволяють шляхом додавання білкової продукції.
Приклад меню на тиждень
Раціон ділять на 5 прийомів: 1 і 2 сніданок, обід, полуденок і вечерю. Ознайомимося з зразковим раціоном на тиждень при патологіях органів травлення.
При правильно підібраній дієті, є можливість відновитися після панкреатиту, що протікає одночасно з гастритом. Страви змінюють на власний смак, але в рамках використання дозволеної продукції.
Головна вимога – не забувати регулярно консультуватися щодо дієти з лікуючим лікарем.
Понеділок
| 1 | вівсянка, паровий омлет з білків, компот із сухофруктів |
| 2 | сирний десерт |
| 3 | суп з овочів, сухарі, відварна картопля, печена риба |
| 4 | банан |
| 5 | протерта каша з пшенички, запечені овочі |
Вівторок
| 1 | пшенка, парові котлети, чай з трав |
| 2 | сир, молоко |
| 3 | овочевий плов, печене м’ясо, морквяний салат |
| 4 | кисіль, пиріжок |
| 5 | гречка, рибна запіканка |
Середа
| 1 | кукурудзяна крупа, печиво, молоко |
| 2 | кефір з низьким вмістом жиру |
| 3 | запіканка з курятини, овочеве рагу |
| 4 | печені яблучка |
| 5 | макаронні вироби з фрикадельками, салат зі свіжих овочів |
Четвер
| 1 | рис, омлет, чай |
| 2 | йогурт |
| 3 | гречаний суп, овочева запіканка, парова риба, салат з буряка |
| 4 | компот із сушених яблук, сухар |
| 5 | гарбузове пюре, печена риба |
П’ятниця
| 1 | манка, хліб, вершкове масло, склянка чаю |
| 2 | сирний пудинг, чай з подорожника |
| 3 | суп з брокколі, макаронні вироби з фрикадельками |
| 4 | фруктово-ягідний салат |
| 5 | вареники |
Субота
| 1 | молочна гречка, сухарі |
| 2 | сир, фрукти |
| 3 | суп з кабачків, рис з курятиною, печені овочі |
| 4 | яблуко, печене з медом |
| 5 | варена картопля, овочевий салат |
Неділя
| 1 | пшеничка, печені сирники |
| 2 | молоко, печені яблука |
| 3 | вегетаріанський борщ, пшеничка, парові котлети з яловичини |
| 4 | компот, печиво |
| 5 | білковий омлет, пюре з моркви |
Дієта при панкреатиті і гастриті: загальні обмеження і меню на кожен день
У 21 столітті, поспішаючи встигнути багато, люди забувають про здоров’я. Перекушування на ходу, неякісна їжа, вживання шкідливої для організму їжі, стрес, шкідливі звички – це далеко не повний перелік факторів, що впливають на шлунково-кишковий тракт зокрема і на загальний стан в цілому.
Подібне відбувається через поверхневе сприйняття стану здоров’я. Люди часто неуважно виправдовують відсутність свободи часу. Не завжди виправдання справедливі.
Наслідком впливу перерахованих вище факторів на шлунково-кишковий тракт стає одночасне загострення гастриту і панкреатиту. Нормалізувати процес травлення допоможе лише правильно складена і підібрана для конкретного випадку дієта при панкреатиті і гастриті.
Загальні поради з організації харчування при панкреатиті і гастриті
Поради при захворюваннях схожі. При розгляді анатомічного розташування внутрішніх органів помітно, що підшлункова залоза розташована прямо над шлунком. Погане функціонування підшлункової залози викликає запальний процес шлунка, порушується баланс лугу і кислот – результатом стає погіршення роботи підшлункової залози.
При такому круговороті процесів травної системи виділимо основні рекомендації при загостренні гастриту і панкреатиту:
- Необхідно ретельно подрібнювати їжу при приготуванні, при вживанні – ретельно пережовувати.
- Перевагу при готуванні віддають стравам паровим, запеченим, звареним або тушкованим. Любителям страв з золотистою скоринкою варто забути про власну слабкість до подібної їжі, використовувати фольгу при запіканні.
- Харчуватися слід часто, їсти маленькими порціями.
- Вживається їжа повинна прийматися теплою.
- Краще відмовитися від звички запивати їжу рідиною, попити краще через годину після основного прийому їжі.
- Буде потрібно виробити певний режим харчування і строго його дотримуватися, щоб уникнути послаблень.
- Перед сном не варто наїдатися, краще останній прийом їжі організувати за пару годин до відпочинку.
В наш час набагато простіше вести здоровий спосіб життя, харчуватися правильно, на допомогу приходять кухонні прилади – блендер і пароварка, справа лише в бажанні харчуватися правильно.
Дієтотерапія має на увазі певний список дозволеного і забороненого переліку продуктів. Обмежене вживання деяких продуктів піде на користь при будь-якому захворюванні травної системи.
Які продукти вживати дозволено
Допустимі продукти при загостренні панкреатиту і гастриту:
- Нежирне м’ясо, наприклад, курка, кролик, індичка або телятина. При гастриті можливо з’їсти маленький шматочок яловичини, при панкреатиті жорстке м’ясо не рекомендується.
- Рідкі супи (з фрикадельками, курячий, гречаний, овочевий, вермішелевий). Дієта при загостренні гастриту трохи відрізняється: бульйони входять до переліку рекомендованої їжі, при панкреатиті їсти дозволено лише легкі відвари на основі овочів.
- Хліб дозволено вживати вчорашній, краще з цільних зерен, рекомендується злегка підсушити або їсти у вигляді сухарів.
- Нежирні сорти риби.
- Кисломолочні продукти: кефір, сир, творог. При гастриті з підвищеною кислотністю від молочної продукції краще відмовитися.
- Яйця.
- У невеликих дозах, по чайній ложці, допустимо рафінована соняшникова, гарбузове, оливкова олія; дозволено додавати по 30 грамів вершкового, наприклад, в кашу.
- Крупи – гречана, вівсяна, ячмінна, рисова і манна.
- Макаронні вироби в малих кількостях.
- Фрукти – яблуко, груша, банан, наприклад, у вигляді желе, компоту або киселю; яблуко можна запікати в духовці.
- Овочі – гарбуз, кабачок, помідор. При панкреатиті багаті клітковиною овочі їсти не можна, при загостренні гастриту овочі, навпаки, рекомендовані до вживання.
- З солодощів основний дозволений продукт – мед, сухе печиво.
Мед при гастриті, огортаючи стінки шлунка, сприятливо діє при будь-якій формі загострення. Він має антибактеріальну, загоює, протизапальну і заспокійливу властивість. Медові складові покращують травний процес і знижують кислотність. Мед – дозволений продукт, дозволяється вживати просто по ложці в день натщесерце.
Які продукти вживати заборонено
Дієта при гастриті і панкреатиті більш ніж сувора, проте дотримання покаже плідний результат через невеликий проміжок часу.
Заборонені продукти:
- жирна риба і м’ясо;
- гриби;
- капуста, щавель, шпинат, редька, редиска, боби;
- кукурудза;
- насіння і горіхи;
- ковбасні, копчені, консервовані, мариновані вироби;
- спеції;
- чорний хліб;
- здобні та кондитерські вироби, випічка;
- алкогольні напої;
- кава;
- морозиво;
- молоко.
Меню можна доповнювати продуктами; не обов’язково строго слідувати запропонованому раціону.
Трав’яні відвари при панкреатиті і гастриті
Ще з давніх-давен бабусі лікували рідних, використовуючи відвари на основі трав. При гастриті і панкреатиті трав’яні відвари чудово знімають запалення, володіючи заживляючими властивостями.
Приймати можна як у відварах, так і в чайному вигляді. Обережно варто ставитися до готових чаїв, що продаються в аптеках. Наприклад, до складу чаю з ромашки входить кориця, цю приправу при запальних процесах вживати не можна.
Рецептів приготування відварів багато, але відвари на спирті вкрай протипоказані. При виборі трав перевагу варто віддати наступним – подорожник, шипшина, звіробій, деревій. Вживати краще в розведеному вигляді, ніж концентрованому.
Пам’ятайте про непереносимість організму обраних рослин; при перших проявах нудоти, печії, блювоти – припиніть приймати відвар.
Ферменти
Для нормалізації процесу травлення потрібно дотримуватися дієти і допомагати органам травлення з функціями за допомогою ферментів. Порушення травлення безпосередньо залежить від нестачі необхідних речовин. Наслідком дефіциту ферментів і стає панкреатит і гастрит.
Сучасні аптечні ліки, які призначаються лікарем, в повній мірі дозволяють заповнити необхідний дефіцит ензимів. Перелік лікарських препаратів на ринку широкий.
Популярним лікарським ферментом визнаний панкреатин. Він відновлює роботу підшлункової залози, покращуючи функціонування шлунково-кишкового тракту і нормалізує травний процес. Призначають прийом найчастіше при погрішності в харчуванні або перед ультразвуковим дослідженням, для нормалізації обміну речовин.
Не варто займатися самолікуванням! При появі будь-яких симптомів краще звернутися за лікарською допомогою, тільки лікар призначить необхідні для конкретного випадку лікарські засоби. Навіть якщо здається, що організму стає краще, травний процес нормалізується, але симптоми повністю не проходять – потрібно звертатися до лікаря.
Навіщо потрібна дієта
Дієта при гастриті і панкреатиті спрямована на зниження запальних процесів, максимально щадить органи травлення, блокує больові напади і не дає розвиватися хворобам до стадії хронічних.
Дієта сприяє нормалізації роботи шлунково-кишкового тракту, не дозволяє надходити шкідливих речовин в організм, відновлює кислотно-лужний баланс в слизовій шлунка.
Ускладнення, можливі при недотриманні дієти
Харчування при гастриті і панкреатиті за короткий проміжок часу здатне нормалізувати травні процеси. Якщо допускати огріхи при дієтотерапії, дозволяючи балуватися продуктами з забороненого переліку, гастрит і панкреатит перейдуть в стадію хронічних або зовсім в онкологію.
Незважаючи на масове поширення захворювань серед населення, люди рідко стежать за раціоном, пускаючи відбувається на самоплив. З боку здається, що гастрит і панкреатит нешкідливі. Пам’ятайте, поява симптомів хвороб сигналізує, що потрібно звернутися за лікарською допомогою, на підставі рекомендацій скорегувати меню.
Набагато простіше вести здоровий спосіб життя і харчуватися правильно, ніж намагатися вилікувати задавнені хвороби.
Дієта при гастриті і панкреатиті
Виходячи з цього, правила харчування будуть майже ідентичними. Для пацієнтів існує ряд обмежень в меню. Призначається спеціальна дієта, що має максимально щадне дію на уражені органи і сприяє одужанню. Пацієнту важливо чітко дотримуватися рекомендацій, отриманих від фахівця.
Чому доктор призначає дієту
Панкреатит передбачає розвиток в підшлунковій залозі запального процесу, який є наслідком зловживання жирною і смаженою їжею, газованими і алкогольними напоями. Дієта призначається лікарем з метою зниження навантаження на залозу.
Панкреатит часто доповнюється гастритом, який передбачає запалення слизової оболонки шлунка. Результатом цього стає порушення вироблення соляної кислоти, що впливає на травні процеси. Для зниження запалення слід дотримуватися дієти, яку лікар в обов’язковому порядку призначає пацієнтові.
Дієта – важлива складова терапії гастриту і панкреатиту. Для зниження навантаження на запалені органи з меню виключається ряд продуктів.
Основні правила
При панкреатиті і гастриті базові правила складання раціону такі:
- Раціон повинен бути п’ятиразовим: перший і другий сніданок, обід, полуденок і вечерю. Розміри порцій зменшуються.
- Є всухом’ятку на ходу категорично не рекомендується.
- Не можна приймати їжу в останні дві години до сну.
- З раціону виключається смажене. Воно містить шкідливі компоненти, які згубно діють на підшлункову залозу.
Від чого потрібно відмовитися
Хворим на гастрит і панкреатит необхідно відмовитися від здоби. Під забороною борщі і розсольники, а також жирне м’ясо гусака і качки, свинина.
Заборонені багато овочів, наприклад, капуста, яка схильна подразнювати слизові оболонки органів, а також редис і огірки. Обмежуються страви на основі грибів. Під забороною алкоголь, газована вода і будь-які сири.
Не можна вживати свіжий і житній хліб, міцний чай і каву, жирні бульйони, консервацію, ковбасні вироби, фаст-фуд.
Які продукти можна їсти
Всі страви, з яких складається меню, готуються на основі продуктів, які легко переробляються шлунково-кишковим трактом. До них належать такі:
- киселі з некислих фруктів і ягід;
- зелений і неміцний чорний чай, відвар шипшини без цукру;
- страви на пару з курячих яєць;
- нежирні бульйони (на основі м’яса, риби, овочів);
- фруктові та овочеві пюре (фрукти і овочі спочатку потрібно варити);
- каші;
- приготовані на пару котлети.
Хліб з борошна вищих сортів дозволений в помірних кількостях, але його краще замінити сухарями. Періодично можна побалувати себе бісквітом, але краще вчорашнім, злегка засохлих. Молоко також допустимо в малих кількостях, але найкраща альтернатива – нежирний кефір.
Приклад меню на тиждень
Незважаючи на те, що при гастриті і панкреатиті потрібно виключити багато продуктів, меню може бути досить смачним і різноманітним. Складати його повинен лікар. Нижче представлений зразковий варіант тижневого раціону.
понеділок
- Сніданок: плов на основі сухофруктів;
- Другий сніданок: галети і чай;
- Обід: овочевий суп (з перетертої морквою і гарбузом), рибне суфле, смородиновий відвар;
- Полудень: полуниця і нежирне молоко;
- Вечеря: рагу з баклажанів і кабачків з відвареною телятиною, стакан компоту.
Вівторок
- Сніданок: сирники;
- Другий сніданок: пара запечених яблук;
- Обід: суп з курячою грудкою і вермішеллю, запечені кабачки, настій шипшини;
- Полудень: кисіль;
- Вечеря: запечена риба, молочний кисіль.
середа
- Сніданок: гречка;
- Другий сніданок: сир з додаванням сметани;
- Обід: суп з рисом на основі овочевого бульйону, котлета з яловичини, чай;
- Полудень: кефір;
- Вечеря: куряче суфле, кисіль.
четвер
- Сніданок: вівсянка;
- Другий сніданок: зварене некруто яйце;
- Обід: овочевий суп-пюре, нежирне запечене м’ясо, чашка чаю;
- Вечеря: варений минтай, настій шипшини.
п’ятниця
- Сніданок: приготований на пару омлет;
- Другий сніданок: шипшиновий відвар;
- Обід: вуха, кнелі з яловичини з сиром, чай;
- Полудень: молочний коктейль з полуницею;
- Вечеря: запіканка з макаронів і брокколі, кисіль.
Субота
- Сніданок: рисова каша з молоком;
- Другий сніданок: галети з чаєм;
- Обід: суп з овочів, відбивні з індичого філе, невелика кількість зефіру;
- Полудень: буряково-морквяне пюре з додаванням обліпихи;
- Вечеря: котлети з риби, приготовані на пару, смородиновий відвар.
неділя
- Сніданок: яйце пашот;
- Другий сніданок: пиріжок з повидлом і чай;
- Обід: суп з овочів, рулет з м’яса і яєць, чай;
- Полудень: смузі з родзинками і вівсяними пластівцями;
- Вечеря: відварна риба, відвар шипшини.
Трав’яні відвари при панкреатиті і гастриті
Різні відвари трав, які застосовувалися ще з давніх часів, знімають запалення і загоюють, тому їх можна використовувати при гастриті і панкреатиті. З цілющих рослин готуються відвари та чаї. Добре зарекомендували себе такі рослини, як шипшина, подорожник, деревій, звіробій. Вживати їх краще розведеними.
Варто насторожено ставитися до готовим трав’яним чаїв, які продаються в аптеці. У них можуть міститися приправи, небажані при запальних процесах. Також врахуйте, що будь-який лікарський рослина може спровокувати алергічну реакцію.
Ферменти
Ферменти допомагають органам травлення впоратися зі своїми прямими функціями. Гастрит і панкреатит якраз є причиною їх нестачі. Заповнити недолік можуть спеціальні медикаменти, вибір яких в аптеках вкрай широкий. Популярний лікарський фермент – панкреатин. Він входить до складу таких препаратів, як Мезим, Фестал і Креон.
Особливості дієти при загостренні
При загостренні патологій меню кілька коригується. Один день на тиждень повинен бути присвячений лікувального голодування. На наступний день рекомендується поснідати легко, наприклад, вівсянкою на воді. Далі можна харчуватися за звичною схемою.
Ускладнення, можливі при недотриманні дієти
Правильне харчування при гастриті і панкреатиті допомагає нормалізувати травні процеси і сприяє лікуванню. Якщо не дотримуватись рекомендацій фахівця і регулярно порушувати запропоноване меню, то існує ризик переходу патологій в хронічні або навіть в онкологію. Чим раніше почати лікувати захворювання, тим краще – так можна уникнути багатьох негативних наслідків.
Загальні поради з організації харчування при панкреатиті і гастриті
Патології бувають не тільки гострим і хронічними. Існує гастрит з підвищеною і зі зниженою кислотністю шлунка, і це також буде впливати на харчування.
При високій кислотності потрібна їжа, яка покращує вироблення соку шлунка. При низькій потрібно уникати тих продуктів, які здатні додатково пошкодити роздратовану слизову.
Основне завдання лікувальної дієти – дати шлунку і підшлунковій залозі максимальний відпочинок.
Також існують такі правила складання раціону:
- Харчуватися потрібно дрібно.
- Їжу можна готувати на пару, гасити і варити. Жарка виключена.
- Їжа повинна бути помірно теплою, ні в якому разі не холодною і не гарячою.
- При нападі гастриту їжу потрібно подрібнювати в пюре.
- Їсти потрібно повільно, ретельно пережовуючи їжу.
- Їсти рекомендовано щодня в один і той же час.
Рекомендації з приготування їжі
Важливо правильно готувати страви. Як вже говорилося, жарка заборонена. Продукти потрібно варити, тушкувати або готувати на пару – так вони збережуть максимум корисних речовин і не будуть жирними.
Ретельно подрібнюйте їжу. У процесі варіння м’яса потрібно хоча б раз поміняти воду – так бульйон буде більш дієтичним.
В якості перших страв рекомендується готувати супи-пюре на базі нежирних бульйонів, додаючи невелику кількість картоплі. Можна застосовувати локшину або макаронні вироби, крупи. При гострій формі патологій корисні слизові супи. Вони містять ферменти, схожі з тими, що знаходяться в панкреатичному соку.